L’imprévisibilité des poussées inflammatoires liées au lupus érythémateux génère souvent un sentiment d’impuissance et de frustration face à un organisme qui agresse ses propres tissus sains par erreur de ciblage biologique. Cet article détaille les manifestations de cette pathologie systémique, incluant les symptômes neurologiques et les lésions cutanées du visage, pour clarifier si une maladie auto-immune peut disparaître ou rester en rémission. Vous découvrirez des données précises sur les protocoles de traitement actuels, la gestion des aliments interdits et les méthodes de protection solaire indispensables pour stabiliser durablement votre santé et retrouver une vie normale.
Sommaire
- Comprendre le lupus érythémateux et son mécanisme auto-immun
- Quelles sont les manifestations physiques et neurologiques fréquentes ?
- Trois types de lupus érythémateux à distinguer
- Protocoles thérapeutiques et gestion des poussées inflammatoires
- Lupus érythémateux : Aliments interdits et hygiène pour stabiliser la maladie
- Lupus érythémateux : Conclusion
Comprendre le lupus érythémateux et son mécanisme auto-immun
Lupus définition : C’est quoi une pathologie systémique chronique ?
Le lupus érythémateux s’apparente à une méprise biologique. Vos propres anticorps agressent les tissus sains sans raison apparente. Le corps ne reconnaît plus ses cellules. C’est une erreur de ciblage interne assez déroutante pour les patients.
Cette pathologie est dite systémique. Elle ne se limite pas à une zone précise. Du cœur aux reins, chaque recoin de l’anatomie peut devenir une cible pour l’inflammation dévastatrice.
La chronicité définit son rythme. Le patient navigue entre des poussées et des accalmies. C’est un compagnon de route qui dure toute la vie mais change souvent d’intensité globale.
Chaque diagnostic est unique. Les symptômes varient radicalement d’un individu à l’autre selon l’agressivité réelle de son système immunitaire déboussolé.
Le lupus est une maladie aux mille visages, capable de mimer de nombreuses autres pathologies inflammatoires.
Lupus maladie : Prédominance féminine et influence des hormones
Les statistiques révèlent une réalité frappante. Neuf malades sur dix sont des femmes. Cette disparité majeure interpelle le monde médical. Elle frappe surtout des patientes jeunes, en pleine force de l’âge fertile et de la vie active.
Les œstrogènes jouent un rôle central. Ces hormones semblent doper la réponse immunitaire. Cela explique pourquoi le diagnostic tombe souvent au moment charnière de la puberté féminine.
La ménopause apporte parfois un répit. L’activité de la maladie décline avec la chute des hormones. Les crises deviennent alors plus rares ou nettement moins agressives.
La contraception demande une attention particulière. Certaines pilules classiques sont déconseillées. Il faut privilégier des méthodes sans hormones de synthèse spécifiques.
La biologie féminine reste un terrain complexe. Ici, les hormones agissent comme un chef d’orchestre involontaire.
Lupus érythémateux héréditaire : Origines génétiques et déclencheurs environnementaux
La génétique crée un terrain favorable. Ce n’est pas une maladie héréditaire au sens strict. Plusieurs gènes doivent s’associer pour créer cette vulnérabilité. Le lupus émerge quand ce gène rencontre un déclencheur environnemental ou toxique.
Les facteurs externes agissent comme des détonateurs. Le soleil reste l’ennemi numéro un. Les rayons UV provoquent des réactions inflammatoires cutanées, mais aussi des crises internes sévères.
Lupus et stress au travail : Le stress et les infections pèsent lourd. Un choc émotionnel ou un virus réveillent l’immunité dormante. Le système s’emballe alors de manière totalement incontrôlée et durable.
- Exposition solaire prolongée aux UV nocifs
- Tabagisme actif et pollution atmosphérique
- Stress psychologique intense ou chocs émotionnels
- Infections virales comme le virus Epstein-Barr
Lire également notre article maladie rare Henri Sannier ici
Quelles sont les manifestations physiques et neurologiques fréquentes ?
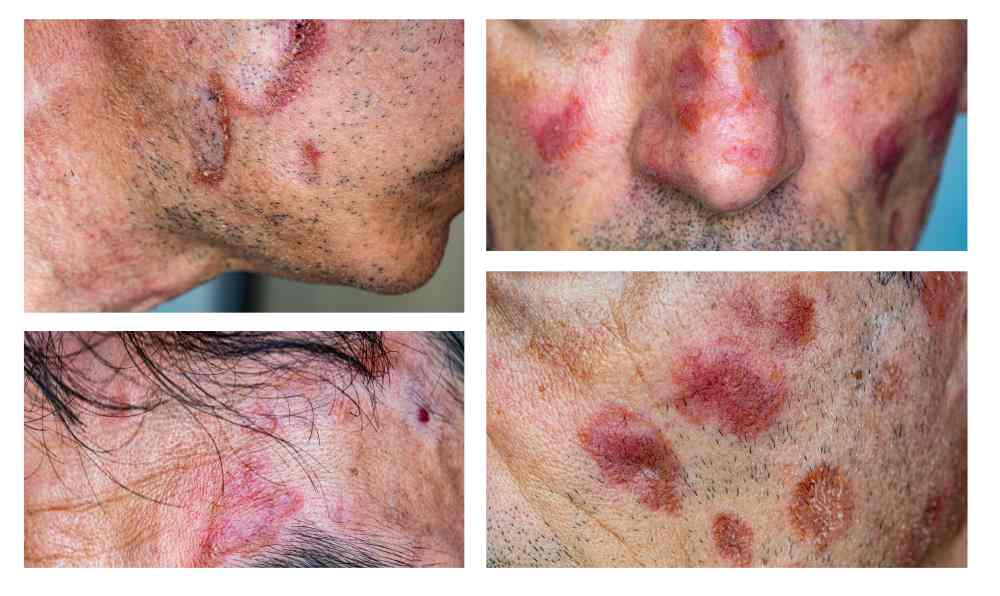
Lupus du visage : Atteintes et éruption en ailes de papillon
L’érythème malaire dessine une rougeur caractéristique sur les pommettes et l’arête nasale. Cette marque dessine une forme de papillon assez singulière. Elle demeure le stigmate le plus célèbre du lupus érythémateux. Ce signe trahit souvent une poussée active.
La photosensibilité transforme une simple marche au soleil en agression cutanée. Les rayons UV brûlent les tissus en un instant. Les lésions s’aggravent alors immédiatement. Une protection rigoureuse devient vitale.
Le visage incarne notre identité profonde face au monde. Ces marques visibles altèrent violemment l’estime de soi. Le poids du regard social pèse lourdement sur le moral des patientes.
Fort heureusement, ces rougeurs ne laissent pas de cicatrices définitives. Elles s’estompent généralement dès que le traitement stabilise l’inflammation systémique.
Le maquillage médical offre un secours précieux. Il camoufle efficacement les plaques.
Maladie auto-immune lupus : Symptômes neurologiques et troubles cognitifs
Le lupus neuropsychiatrique survient lorsque le cerveau subit l’assaut de l’inflammation. Cela déclenche des céphalées d’une rare violence. Parfois, des crises d’épilepsie perturbent brutalement le quotidien. Les anticorps attaquent directement les cellules nerveuses centrales.
Le brouillard mental entrave sérieusement la concentration des malades. La mémoire immédiate s’efface de façon intermittente. Cette nébuleuse cognitive génère une frustration permanente au quotidien.
L’inflammation des vaisseaux sanguins augmente les risques vasculaires majeurs. Un accident vasculaire cérébral peut malheureusement survenir. C’est une complication rare, mais redoutable. Une surveillance neurologique étroite s’impose.
L’humeur subit aussi des contrecoups sévères. L’anxiété et la dépression s’installent souvent après le choc du diagnostic initial.
Les troubles cognitifs du lupus sont souvent invisibles pour l’entourage, ce qui renforce l’isolement des malades.
Lupus érythémateux : douleurs articulaires et syndrome de Raynaud
Les arthrites lupiques raidissent les mains et les poignets chaque matin. Les douleurs frappent les deux côtés du corps simultanément. Contrairement à d’autres rhumatismes, les articulations ne subissent aucune déformation. Le cartilage reste globalement préservé.
Le syndrome de Raynaud provoque un changement de couleur des doigts. Ils deviennent blancs puis bleus dès que le froid mord. Ce spasme vasculaire s’avère extrêmement douloureux.
La douleur possède un caractère migrateur très déroutant. Un genou souffre le lundi, puis l’épaule prend le relais. Ce voyage inflammatoire confirme l’activité de la maladie.
Lire également notre article quelle maladie provoque des douleurs dans tout le corps ici
Trois types de lupus érythémateux à distinguer
Le lupus n’est pas une entité unique ; il se décline en plusieurs formes qu’il est crucial de différencier pour le pronostic.
1-Lupus systémique et risques pour les organes vitaux
Le lupus érythémateux systémique représente la variante la plus répandue et complexe. Cette pathologie auto-immune chronique attaque violemment divers tissus corporels. Elle peut gravement endommager les reins ou le cœur. Le pronostic dépend de l’atteinte organique.
Les anticorps anti-ADN jouent un rôle biologique central. Leur détection précise dans le sang confirme souvent le diagnostic médical. Leur taux reflète parfois l’activité réelle de la maladie.
La néphropathie lupique constitue une complication redoutable. Les reins filtrent mal les déchets métaboliques. Cette situation impose une urgence thérapeutique. Une biopsie rénale est alors souvent nécessaire.
La péricardite correspond à une inflammation de l’enveloppe cardiaque. Elle provoque des douleurs thoraciques intenses lors du repos.
Un suivi régulier permet de détecter ces complications tôt. La biologie sanguine est une alliée.
2-Lupus discoïde : Variantes cutanées discoïdes et subaiguës
Il faut bien différencier le lupus discoïde des autres formes. Il se manifeste par des plaques rouges assez épaisses. Ces lésions peuvent laisser des cicatrices définitives. Le cuir chevelu est une zone très souvent touchée.
La forme subaiguë présente des caractéristiques bien différentes. Les plaques sont circulaires et ne laissent pas de traces. Elles apparaissent généralement après une exposition au soleil.
L’absence d’atteinte interne caractérise souvent ces variantes. La majorité des patients n’ont aucun problème aux organes vitaux. La maladie reste cantonnée à l’épiderme.
Une petite minorité de cas cutanés peut devenir systémique. Une surveillance annuelle reste la règle.
Les traitements locaux suffisent parfois. Les pommades à base de cortisone sont très efficaces.
3-Cas spécifique et rare du lupus verruqueux
Cette forme rare se distingue par des caractéristiques cliniques atypiques. Les lésions ressemblent étrangement à des verrues géantes. Elles sont particulièrement épaisses et rugueuses. On les localise souvent sur les bras.
L’aspect hypertrophique s’explique par un épaississement cutané anormal. C’est une réaction inflammatoire localisée, mais intense. Le diagnostic est parfois difficile à poser.
Une biopsie est indispensable pour confirmer la pathologie. Il faut prélever un morceau de tissu pour analyse. Cela permet d’éliminer un cancer de la peau.
- Lésions d’aspect verruqueux
- Localisation préférentielle sur les membres
- Résistance accrue aux traitements classiques
- Nécessité d’un examen histologique approfondi et rigoureux
Protocoles thérapeutiques et gestion des poussées inflammatoires
Face à cette complexité, la médecine dispose aujourd’hui d’un arsenal robuste pour dompter l’immunité rebelle.
Lupus espérance de vie : Traitement de fond par hydroxychloroquine
L’usage de cet antimalarial constitue le socle du traitement du lupus érythémateux pour la quasi-totalité des patients. Ce médicament de base stabilise le système immunitaire durablement. Il prévient l’apparition des poussées sur le long terme. Son action protège également les organes vitaux.
Les données cliniques confirment que cette molécule prolonge l’espérance de vie. Elle réduit significativement le risque de formation de caillots sanguins. Elle agit comme une véritable assurance vie biologique.
Un suivi ophtalmologique rigoureux demeure indispensable durant le traitement. Le principe actif peut parfois se déposer sur la rétine. Un examen annuel obligatoire écarte tout risque de toxicité oculaire.
La tolérance globale s’avère excellente chez la majorité des sujets. Les troubles digestifs restent rares et disparaissent généralement d’eux-mêmes.
Ne jamais arrêter ce traitement sans avis médical. Une interruption peut déclencher une poussée sévère.
Peut-on mourir du lupus ?
Oui, on peut mourir du lupus, mais ce n’est pas la majorité des cas. Le lupus est une maladie auto-immune chronique qui peut toucher des organes vitaux (reins, cœur, poumons, cerveau) ; ce sont surtout ces complications qui peuvent être graves. Avec un suivi médical et les traitements actuels, la plupart des personnes vivent longtemps et avec une qualité de vie correcte.
Traitement pour le lupus : Usage des corticoïdes et des immunosuppresseurs
La prednisone intervient comme un véritable extincteur sur l’incendie inflammatoire aigu. Les médecins l’utilisent à forte dose lors des crises initiales. Les quantités sont ensuite diminuées très progressivement. Cette stratégie limite les dégâts tissulaires immédiats.
Les immunosuppresseurs calment les réactions de défense en profondeur. Ils permettent de réduire drastiquement les doses de cortisone nécessaires. Cette stratégie d’épargne s’avère indispensable pour la santé.
Les biothérapies représentent une avancée majeure ciblant spécifiquement les lymphocytes B. Ces molécules sont plus précises et mieux tolérées par l’organisme. Elles transforment la prise en charge des formes graves.
La cortisone peut toutefois fragiliser la structure des os. Une supplémentation en calcium devient alors souvent nécessaire.
L’objectif moderne est d’atteindre la dose de cortisone la plus faible possible pour protéger la santé globale.
Grossesse lupus : Gestion de la fertilité et de la grossesse
La planification rigoureuse d’une grossesse doit débuter six mois à l’avance. La pathologie doit impérativement être en phase de sommeil complet. Cette précaution garantit la sécurité optimale de la mère. Elle protège aussi le nouveau-né.
Les risques obstétricaux comme la prééclampsie sont plus fréquents chez les patientes. Un suivi médical renforcé devient alors la norme absolue. Chaque paramètre biologique est surveillé étroitement.
L’ajustement thérapeutique évite les molécules toxiques pour le fœtus. L’hydroxychloroquine doit pourtant être poursuivie. Elle offre une protection efficace contre les récidives.
Le parcours de maternité exige une vigilance accrue pour éviter toute complication. Voici les recommandations indispensables :
- Consultation pré-conceptionnelle obligatoire
- Maintien de l’hydroxychloroquine
- Surveillance échographique mensuelle
- Repos accru au troisième trimestre
Découvrez également notre article maladie de Behçet ici
Lupus érythémateux : Aliments interdits et hygiène pour stabiliser la maladie
Au-delà des médicaments vos choix quotidiens sont des leviers puissants pour garder le contrôle sur votre santé.
Recommandations diététiques et aliments pro-inflammatoires
Traquer les ennemis invisibles dans l’assiette s’avère payant. Le lupus érythémateux impose une discipline quotidienne. Le sucre raffiné booste l’inflammation systémique de façon sournoise. Les graisses saturées nuisent aussi à l’intégrité des vaisseaux sanguins. Privilégiez donc la cuisine de produits bruts et frais.
Intégrez massivement les oméga-3. Les poissons gras comme le saumon et les sardines sont excellents pour l’organisme. Ils aident à réguler la réponse immunitaire naturellement. C’est un bouclier protecteur.
Ne négligez jamais l’apport en calcium et vitamine D. Les traitements corticoïdes fragilisent souvent la densité osseuse. Consommez des laitages et des eaux minérales. L’ostéoporose est une menace réelle.
Surveillez le sel. Sous cortisone il favorise la rétention d’eau. Limitez donc les plats industriels trop salés.
Bref une alimentation saine n’est pas une punition. C’est un véritable outil de soin complémentaire.
Lupus cutané : Protection solaire et évitement des facteurs aggravants
L’écran solaire s’impose comme une nécessité absolue. L’indice 50+ est indispensable toute l’année pour protéger la peau. Pourtant même par temps gris les UV traversent les nuages. C’est le geste de survie numéro un pour tous les patients.
Adoptez des vêtements couvrants. Un chapeau et des manches longues protègent mieux que la crème seule. Évitez de sortir durant les heures les plus chaudes de la journée.
Le tabac est un ennemi majeur. Fumer diminue l’efficacité réelle des traitements de fond. Cela aggrave aussi les lésions cutanées visibles. Arrêter de fumer est vital pour guérir.
Écoutez attentivement votre fatigue. Des pauses régulières évitent l’épuisement profond qui favorise les crises. Il faut savoir s’arrêter.
Le stress doit être géré. La méditation et le yoga donnent d’excellents résultats sur l’immunité.
Maladie inflammatoire lupus érythémateux : Pronostic à long terme et espoir de rémission
Abordons la question de la guérison. On ne guérit pas encore du lupus aujourd’hui. Mais on peut vivre normalement avec cette pathologie. La rémission prolongée est l’objectif visé par les médecins pour chaque patient suivi.
La rémission constitue une période sans aucun symptôme visible. Le traitement est souvent maintenu à dose minimale par sécurité. La vie reprend alors ses droits totalement au quotidien.
Les statistiques de survie sont aujourd’hui excellentes dépassant les 90 % à dix ans. La recherche médicale avance vite. L’avenir est désormais bien plus serein pour les malades.
Ce tableau résume l’évolution fulgurante du pronostic. Les progrès médicaux ont transformé radicalement le quotidien des patients depuis 1950. La science offre aujourd’hui un espoir concret aux familles.
Lupus érythémateux : Conclusion
Le lupus érythémateux demeure une pathologie complexe aux manifestations variées. Bien qu’il s’agisse d’une maladie chronique, l’arsenal thérapeutique actuel et une hygiène de vie rigoureuse permettent aujourd’hui d’atteindre des rémissions durables. Un suivi médical régulier reste essentiel pour stabiliser l’activité immunitaire et garantir une qualité de vie optimale aux patients.