Peut-on marcher avec une compression médullaire ? Perdre soudainement l’assurance de ses pas ou ressentir une décharge électrique au moindre mouvement du cou peut transformer chaque déplacement en un défi insurmontable. Cet article analyse les mécanismes de la compression médullaire, une urgence neurologique où l’écrasement de la moelle épinière menace directement votre autonomie motrice et vos fonctions vitales. Vous découvrirez comment identifier une claudication médullaire, l’importance capitale de l’IRM pour stopper l’ischémie neuronale et les protocoles chirurgicaux permettant de libérer vos fibres nerveuses afin de restaurer durablement votre périmètre de marche.
Repérer les signes d’alerte et la claudication médullaire
La compression de la moelle épinière ne se manifeste pas toujours par une douleur fulgurante. Bien souvent, elle avance masquée, envoyant des signaux subtils qu’il faut apprendre à décoder pour éviter des séquelles irréversibles.
Identifier les troubles moteurs et le signe de Lhermitte
Le signe de Lhermitte se manifeste par une décharge électrique soudaine. Cette sensation parcourt le dos lors d’une simple flexion de la tête. C’est un indicateur fréquent d’atteinte médullaire.
Une perte de dextérité fine survient également. Vous pourriez éprouver des difficultés à boutonner une chemise. Une maladresse inhabituelle avec les objets du quotidien doit alors vous alerter rapidement.
Une sensation de lourdeur s’installe. Le patient a l’impression de traîner des pieds. Ce phénomène s’accentue généralement en fin de journée.
Comprendre la claudication médullaire et l’instabilité
La claudication médullaire se définit par une fatigue anormale des membres inférieurs. Elle force à l’arrêt après quelques mètres de marche. Ce n’est pas une douleur artérielle, mais une faiblesse neurologique.
Courir devient impossible pour le patient tout comme évoluer sur un terrain accidenté. La marche sur des pavés provoque alors un déséquilibre marqué et une instabilité permanente.
La claudication médullaire se distingue par son caractère indolore mais profondément handicapant, limitant drastiquement le périmètre de marche sans avertissement préalable.
Compression médullaire : détecter les dysfonctionnements sphinctériens et sensitifs
Il faut rester vigilant face aux signes urinaires. Des envies impérieuses ou une constipation soudaine sont suspectes. Ces troubles traduisent souvent une compression déjà bien avancée de la moelle.
Les paresthésies se manifestent par des sensations de brûlure. On ressent parfois un étau ou une striction autour du thorax. Les engourdissements permanents des extrémités complètent souvent ce tableau clinique.
Les troubles de l’érection ne doivent pas être négligés. Chez l’homme, une impuissance d’apparition récente est parfois un signe neurologique. C’est un indicateur précurseur encore trop souvent méconnu.
Découvrez également notre article colonne vertébrale ici
Analyser les causes et la physiopathologie des lésions
Après avoir identifié les symptômes, il est nécessaire de comprendre ce qui se joue réellement à l’intérieur du canal rachidien et pourquoi la moelle souffre.
Différencier les atteintes de la substance grise et blanche
La compression directe des corps cellulaires provoque des dommages irréversibles localement. Cette agression de la substance grise interrompt les circuits réflexes. Cela entraîne une amyotrophie rapide et visible.
Détaillons la souffrance de la substance blanche : Les voies de conduction, montantes et descendantes, subissent une pression mécanique. Le message nerveux ne circule plus vers le cerveau normalement.
Une pression prolongée tue les neurones par ischémie. Les lésions deviennent alors définitives. Le temps est donc l’ennemi principal de votre récupération.
Compression médullaire : identifier les origines traumatiques et dégénératives
L’usure liée à l’âge reste le premier facteur de risque. La myélopathie cervicarthrosique et le canal étroit sont les causes les plus fréquentes. Le contenant devient simplement trop petit.
Les accidents brutaux modifient radicalement la donne. Une hernie discale massive ou une fracture vertébrale peuvent écraser la moelle instantanément. C’est le scénario redouté de la paralysie soudaine.
Voici d’autres étiologies à surveiller :
- Épidurites métastatiques liées à un cancer.
- Spondylodiscites correspondant à des infections graves.
- Hématomes périduraux accidentels compressifs.
Distinguer la compression du syndrome de la queue de cheval
La localisation anatomique est ici fondamentale. La compression médullaire s’arrête au niveau de la deuxième vertèbre lombaire. En dessous, on parle du syndrome de la queue de cheval. Les racines nerveuses y flottent librement dans le sac dural.
Les réflexes permettent souvent de trancher. Dans la compression médullaire, ils sont vifs, diffus et polycinétiques. Dans la queue de cheval, ils sont totalement abolis ou diminués.
La divergence thérapeutique est réelle. Bien que les deux soient des urgences, la technique chirurgicale et le pronostic diffèrent sensiblement. Une prise en charge rapide reste impérative.
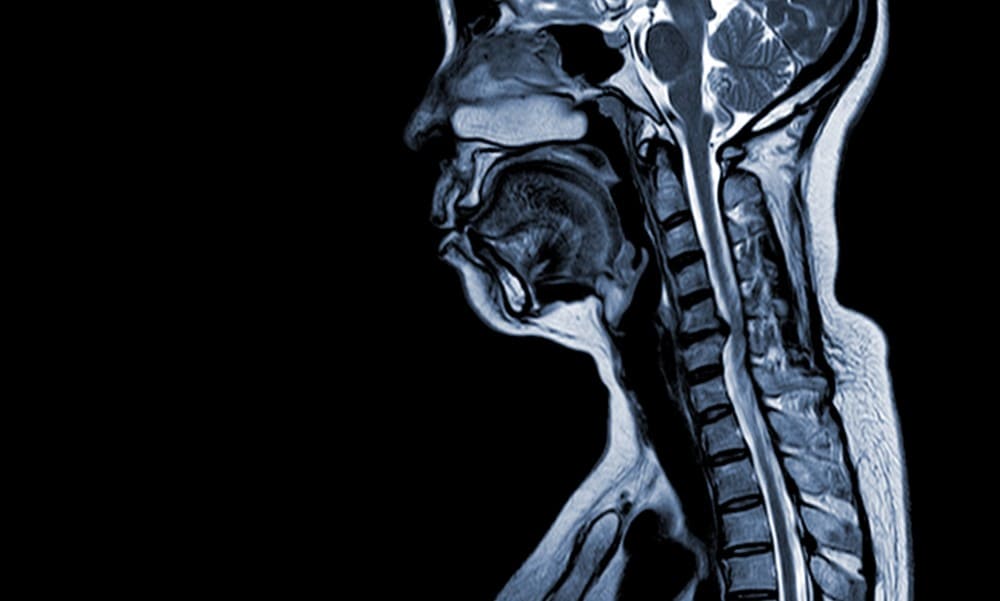
Compression médullaire : Diagnostiquer l’urgence par l’imagerie médicale
Face à une suspicion clinique, le médecin ne doit pas perdre de temps en conjectures ; l’imagerie devient alors le seul juge de paix.
Utiliser l’IRM comme examen de référence absolu
L’IRM est l’examen de référence pour le diagnostic. C’est le seul examen capable de montrer la moelle elle-même. Les tissus mous et les disques apparaissent avec une clarté imparable.
On guette particulièrement l’hypersignal intramédullaire. Cette tache blanche sur l’image signe la souffrance cellulaire. C’est un indicateur de gravité majeur qui doit intervenir.
Le scanner conserve toutefois une utilité réelle. Il permet d’analyser l’os en détail. On l’utilise souvent en complément pour préparer précisément l’acte opératoire.
Éviter la ponction lombaire avant confirmation visuelle
Pratiquer une ponction sous un obstacle présente un danger majeur. Cela peut provoquer un appel de pression brutal. La moelle risque alors de s’engager dans le canal. C’est une complication gravissime et pourtant évitable.
La hiérarchie des examens doit être respectée. L’image doit toujours précéder le geste invasif. On ne pique jamais un dos sans avoir vu l’anatomie interne.
La ponction lombaire est formellement contre-indiquée en cas de suspicion de compression médullaire tant qu’un obstacle n’a pas été formellement exclu par l’imagerie.
Évaluer la cinétique d’installation des symptômes
Il faut opposer les vitesses d’évolution. Une chute provoque une compression aiguë immédiate. À l’inverse, une tumeur peut s’installer sur plusieurs mois de façon plus insidieuse.
Cette cinétique détermine le degré d’urgence. Plus l’aggravation motrice est rapide, plus l’intervention doit être précoce. Quelques heures peuvent faire la différence entre marcher ou non.
Le pronostic est directement corrélé à cette rapidité. Une prise en charge tardive laisse souvent des séquelles. La récupération dépend de la durée de l’écrasement subi.
Traiter la compression médullaire et la récupération fonctionnelle
Une fois le diagnostic posé, l’objectif change : il faut libérer la moelle et organiser la reconstruction physique du patient.
Décomprimer la moelle par l’intervention chirurgicale
La laminectomie consiste à retirer une partie de la vertèbre. La discectomie, elle, vise la hernie responsable de la pression. Ces techniques soulagent les structures nerveuses.
Les corticoïdes jouent un rôle majeur. Ces médicaments réduisent efficacement l’œdème autour de la lésion. Ils permettent de gagner un temps précieux avant ou après l’acte.
L’ostéosynthèse stabilise parfois le dos. Il faut visser les vertèbres avec des tiges. Cela évite de nouvelles compressions par glissement.
Suivre un protocole de rééducation post-opératoire
La kinésithérapie est indispensable pour la mobilité. Le travail sur la marche commence dès que possible. Il faut réapprendre au cerveau à commander des muscles affaiblis.
L’ergothérapie favorise l’autonomie au quotidien. Elle permet de retrouver des gestes simples. Aménager son domicile devient souvent une étape nécessaire pour la sécurité.
Les nerfs repoussent très lentement. La récupération demande de la patience. L’amélioration peut se poursuivre sur plus d’un an après l’opération.
Prévenir les complications liées à l’alitement
La prévention des risques cutanés et vasculaires repose sur des soins constants :
- Changements de position fréquents pour éviter les escarres.
- Port de bas de contention contre la phlébite.
- Hydratation régulière et massages.
Gérer les séquelles sphinctériennes est une priorité. Des auto-sondages sont parfois nécessaires au début. Un suivi urologique strict évite les infections urinaires à répétition.
La vigilance doit rester totale. Un contrôle neurologique régulier est indispensable. Il permet de vérifier l’absence de récidive ou de complications tardives.
Résumé
Face à une suspicion de compression médullaire, la vigilance face à la claudication ou au signe de Lhermitte est vitale. Identifiez ces alertes, réalisez une IRM en urgence et envisagez la décompression chirurgicale pour restaurer votre mobilité. Agir vite, c’est garantir votre autonomie et marcher sereinement vers la guérison.